Carder
Professional
- Messages
- 2,620
- Reaction score
- 2,043
- Points
- 113
Содержание:
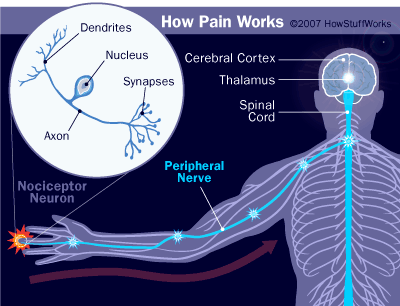
Нервы посылают в мозг сигналы боли для обработки и действий.
Что происходит, когда вы режете рогалик и режете ножом руку? Помимо всей крови, вы, вероятно, сразу почувствуете резкую боль, за которой последует длительная тупая боль. В конце концов, обе боли пройдут. Но что на самом деле такое боль? Как вы это чувствуете? Что заставляет это уйти? В этой статье мы рассмотрим нейробиологию боли, различные типы боли и то, как можно лечить или контролировать боль.
Боль - самая частая причина обращения за медицинской помощью. Но на самом деле боль трудно определить, потому что это субъективное ощущение. Международная ассоциация по изучению боли определяет это как «неприятное сенсорное и эмоциональное переживание, связанное с действительным или потенциальным повреждением тканей или описанное в терминах такого повреждения».
Очевидно, это определение довольно расплывчатое. Один врач даже заметил, что боль - это то, о чем пациент говорит. Итак, давайте просто скажем, что боль - это предупреждающее ощущение для вашего мозга о том, что какой-то тип стимула вызывает или может вызвать повреждение, и вам, вероятно, следует что-то с этим сделать.
Восприятие боли или ноцицепция (от латинского слова «больно») - это процесс, посредством которого болезненный стимул передается от места раздражения к центральной нервной системе. Процесс ноцицепции состоит из нескольких этапов:
Далее мы рассмотрим пути восприятия боли в вашем организме.

Как и нормальные сенсорные нейроны, ноцицепторные нейроны перемещаются по периферическим сенсорным нервам. Их клеточные тела лежат в ганглиях задних корешков периферических нервов прямо внутри позвоночника. Как мы уже упоминали, ноцицепторы ощущают боль через свободные нервные окончания, а не через специализированные окончания, например, в нейронах, которые ощущают прикосновение или давление. Однако, в то время как нормальные сенсорные нейроны миелинизированы (изолированы) и проводят быстрое поведение, ноцицепторные нейроны слабо- или немиелинизированы и медленнее. Мы можем разделить ноцицепторы на три класса:
Первое, что вы можете почувствовать, когда порежете руку, - это сильная боль в момент травмы. Сигнал об этой боли быстро передается ноцицепторами A δ. За болью следует более медленная, продолжительная тупая боль, которую проводят более медленные С-волокна. Используя химические анестетики, ученые могут заблокировать один тип нейронов и разделить два типа боли.

Сигналы от вашей порезанной руки проходят в спинной мозг через спинные корешки. Там они создают синапсы на нейронах в спинном роге (верхняя половина серого вещества в форме бабочки). Они синапсируют с нейронами в сегменте спинного мозга, в который они вошли, а также с нейронами на один-два сегмента выше и ниже их сегмента входа. Эти многочисленные связи относятся к широкой области тела - это объясняет, почему иногда трудно определить точное место боли, особенно внутренней боли.
Вторичные нейроны посылают свои сигналы вверх через область белого вещества спинного мозга, называемую спиноталамическим трактом. Эта область похожа на супермагистраль, по которой трафик из всех нижних сегментов движется вверх по спинному мозгу. Сигналы спиноталамического тракта проходят вверх по спинному мозгу через продолговатый мозг (ствол головного мозга) и синапсы на нейронах таламуса, ретрансляционного центра мозга. Некоторые нейроны также синапсы в ретикулярной формации мозгового вещества, которая контролирует физическое поведение.
Затем нервы от таламуса передают сигнал в различные области соматосенсорной коры головного мозга - в мозгу нет единого центра боли.
Болевые сигналы проходят по телу. На следующей странице мы узнаем о них.
Информация о боли с лица
У вашего лица есть собственная миниатюрная система спинного мозга, называемая тройничным нервом . Соматосенсорные нейроны (и болевые рецепторы на лице и голове) перемещаются в центральную нервную систему через тройничный нерв. Они синапсы в ядре тройничного нерва (группе нейронов) в среднем мозговом веществе, а также на нейронах в нижнем мозговом веществе. Затем эти нейроны посылают сигналы через трегеминально-таламический тракт среднего мозга в таламус. Нейроны в таламусе передают сигналы в соматосенсорную кору и лимбическую систему.

Когда информация о боли попадает в мозг, мы не совсем уверены, как она обрабатывается. Очевидно, что некоторые сигналы идут в моторную кору, затем вниз по спинному мозгу к моторным нервам. Эти импульсы могут вызвать сокращение мышц, чтобы убрать руку с того, что вызывает боль.
Однако несколько наблюдений заставляют ученых думать, что мозг может влиять на восприятие боли.
Эти нисходящие пути берут начало в соматосенсорной коре (которая связана с таламусом) и гипоталамусе. Таламические нейроны спускаются в средний мозг. Там они синапсы на восходящих путях в продолговатом и спинном мозге и подавляют восходящие нервные сигналы. Это вызывает обезболивание (обезболивание). Отчасти это облегчение достигается за счет стимуляции естественных обезболивающих нейромедиаторов опиатов, называемых эндорфинами, динорфинами и энкефалинами.
Болевые сигналы могут активировать пути вегетативной нервной системы, когда они проходят через мозговой слой, вызывая учащение пульса и артериального давления, учащенное дыхание и потоотделение. Степень этих реакций зависит от интенсивности боли, и они могут подавляться мозговыми центрами в коре различными нисходящими путями.
Поскольку восходящие болевые пути проходят через спинной и продолговатый мозг, они также могут быть вызваны невропатической болью - повреждением периферических нервов, спинного мозга или самого мозга. Однако степень повреждения может ограничивать реакцию нисходящих путей мозга.
Влияние нисходящих путей также может быть причиной психогенной боли (восприятие боли без очевидной физической причины).
Мысли, эмоции и «схемы» могут влиять как на восходящие, так и на нисходящие болевые пути. Итак, на восприятие боли могут влиять несколько факторов, физиологических и психологических:
Врачи и нейробиологи обычно классифицируют боль следующим образом:

Чтобы объяснить, почему мысли и эмоции влияют на восприятие боли, Рональд Мелзак и Патрик Уолл предположили, что в спинном роге спинного мозга существует запирающий механизм. Маленькие нервные волокна (болевые рецепторы) и большие нервные волокна («нормальные» рецепторы) синапсы на проекционных клетках (P), которые поднимаются по спиноталамическому тракту к мозгу, и тормозящие интернейроны (I) в спинном роге.
Взаимодействие между этими связями определяет, когда болезненные стимулы попадают в мозг:
Эта теория не говорит нам всего о восприятии боли, но кое-что объясняет. Если вы потрете или встряхнете руку после удара пальцем, вы стимулируете нормальный соматосенсорный ввод нейронов проектора. Это закрывает ворота и снижает ощущение боли.
Врожденная анальгезия
Врожденная анальгезия - это редкое генетическое заболевание, при котором человек не может чувствовать боль. Вы можете подумать, что это звучит хорошо, но на самом деле это опасное для жизни состояние. Боль служит предупреждением об опасности травм, поэтому люди, которые не чувствуют ее, могут серьезно пострадать от вещей, на которые большинство из нас быстро отреагирует. Например, Рональд Мелзак и Патрик Уолл описывают девушку, которая получила ожоги колен третьей степени, забравшись на горячую батарею. Для нее не было сигнала остановиться. Исследователи пытаются воспроизвести это состояние, генетически изменяя мышей, чтобы они могли изучить генетический вклад в восприятие боли.
Иглоукалывание может облегчить боль.
Врачи лечат боль множеством способов. Лечение боли может включать в себя лекарства, хирургическое вмешательство, альтернативные процедуры (такие как гипноз, иглоукалывание, массаж и биологическая обратная связь) или комбинации этих подходов.
Разные виды обезболивающих действуют на разные участки болевых путей. Тип лекарства зависит от источника боли, уровня дискомфорта и возможных побочных эффектов.
Хирургические вмешательства могут быть направлены на искоренение источника боли. Например, многие люди страдают от болей в спине из-за грыжи межпозвонковых дисков. Воспаленный диск может сдавливать нерв и вызывать невропатическую боль. Если пациент не реагирует на лекарства, хирург может попытаться удалить хотя бы часть диска и уменьшить давление на нерв.
Оценка боли
Абсолютного измерения степени боли не существует. Как мы говорили в начале, боль субъективна. Цифровые оценочные шкалы просят пациентов оценить интенсивность своей боли по шкале от нуля (отсутствие боли) до 10 (невообразимая боль). Врачи часто используют весы с картинками с детьми - они показывают лица с разной степенью выраженности боли. При оценке врачи также учитывают болевые ощущения пациента.
- Что такое боль?
- Прием болевых сигналов
- Передача болевого сигнала
- Путь боли
- Теория управления воротами боли
- Контроль над болью
- Хирургия
- Альтернативная терапия
Что такое боль?

Нервы посылают в мозг сигналы боли для обработки и действий.
Что происходит, когда вы режете рогалик и режете ножом руку? Помимо всей крови, вы, вероятно, сразу почувствуете резкую боль, за которой последует длительная тупая боль. В конце концов, обе боли пройдут. Но что на самом деле такое боль? Как вы это чувствуете? Что заставляет это уйти? В этой статье мы рассмотрим нейробиологию боли, различные типы боли и то, как можно лечить или контролировать боль.
Боль - самая частая причина обращения за медицинской помощью. Но на самом деле боль трудно определить, потому что это субъективное ощущение. Международная ассоциация по изучению боли определяет это как «неприятное сенсорное и эмоциональное переживание, связанное с действительным или потенциальным повреждением тканей или описанное в терминах такого повреждения».
Очевидно, это определение довольно расплывчатое. Один врач даже заметил, что боль - это то, о чем пациент говорит. Итак, давайте просто скажем, что боль - это предупреждающее ощущение для вашего мозга о том, что какой-то тип стимула вызывает или может вызвать повреждение, и вам, вероятно, следует что-то с этим сделать.
Восприятие боли или ноцицепция (от латинского слова «больно») - это процесс, посредством которого болезненный стимул передается от места раздражения к центральной нервной системе. Процесс ноцицепции состоит из нескольких этапов:
- Контакт со стимулом - стимулы могут быть механическими (давление, уколы и порезы) или химическими (ожоги).
- Прием - нервное окончание воспринимает раздражитель.
- Передача - нерв посылает сигнал в центральную нервную систему. В передаче информации обычно участвует несколько нейронов центральной нервной системы.
- Прием в центре боли - мозг получает информацию для дальнейшей обработки и действий.
Далее мы рассмотрим пути восприятия боли в вашем организме.
Прием болевых сигналов

Как и нормальные сенсорные нейроны, ноцицепторные нейроны перемещаются по периферическим сенсорным нервам. Их клеточные тела лежат в ганглиях задних корешков периферических нервов прямо внутри позвоночника. Как мы уже упоминали, ноцицепторы ощущают боль через свободные нервные окончания, а не через специализированные окончания, например, в нейронах, которые ощущают прикосновение или давление. Однако, в то время как нормальные сенсорные нейроны миелинизированы (изолированы) и проводят быстрое поведение, ноцицепторные нейроны слабо- или немиелинизированы и медленнее. Мы можем разделить ноцицепторы на три класса:
- Механочувствительные рецепторы A δ - слабомиелинизированные нейроны с более быстрой проводимостью, которые реагируют на механические стимулы (давление, прикосновение)
- Механотермальные рецепторы A δ - слабомиелинизированные нейроны с более быстрой проводимостью, которые реагируют на механические стимулы (давление, прикосновение) и тепло.
- Полимодальные ноцицепторы (С-волокна) - немиелинизированные, медленно проводящие нейроны, которые реагируют на различные раздражители.
- Механическое раздражение острым предметом
- Калий выделяется изнутри поврежденных клеток
- Простагландины, гистамины и брадикинин из иммунных клеток, которые проникают в область во время воспаления
- Вещество P из близлежащих нервных волокон
Первое, что вы можете почувствовать, когда порежете руку, - это сильная боль в момент травмы. Сигнал об этой боли быстро передается ноцицепторами A δ. За болью следует более медленная, продолжительная тупая боль, которую проводят более медленные С-волокна. Используя химические анестетики, ученые могут заблокировать один тип нейронов и разделить два типа боли.
Передача болевого сигнала

Сигналы от вашей порезанной руки проходят в спинной мозг через спинные корешки. Там они создают синапсы на нейронах в спинном роге (верхняя половина серого вещества в форме бабочки). Они синапсируют с нейронами в сегменте спинного мозга, в который они вошли, а также с нейронами на один-два сегмента выше и ниже их сегмента входа. Эти многочисленные связи относятся к широкой области тела - это объясняет, почему иногда трудно определить точное место боли, особенно внутренней боли.
Вторичные нейроны посылают свои сигналы вверх через область белого вещества спинного мозга, называемую спиноталамическим трактом. Эта область похожа на супермагистраль, по которой трафик из всех нижних сегментов движется вверх по спинному мозгу. Сигналы спиноталамического тракта проходят вверх по спинному мозгу через продолговатый мозг (ствол головного мозга) и синапсы на нейронах таламуса, ретрансляционного центра мозга. Некоторые нейроны также синапсы в ретикулярной формации мозгового вещества, которая контролирует физическое поведение.
Затем нервы от таламуса передают сигнал в различные области соматосенсорной коры головного мозга - в мозгу нет единого центра боли.
Болевые сигналы проходят по телу. На следующей странице мы узнаем о них.
Информация о боли с лица
У вашего лица есть собственная миниатюрная система спинного мозга, называемая тройничным нервом . Соматосенсорные нейроны (и болевые рецепторы на лице и голове) перемещаются в центральную нервную систему через тройничный нерв. Они синапсы в ядре тройничного нерва (группе нейронов) в среднем мозговом веществе, а также на нейронах в нижнем мозговом веществе. Затем эти нейроны посылают сигналы через трегеминально-таламический тракт среднего мозга в таламус. Нейроны в таламусе передают сигналы в соматосенсорную кору и лимбическую систему.
Путь боли

Когда информация о боли попадает в мозг, мы не совсем уверены, как она обрабатывается. Очевидно, что некоторые сигналы идут в моторную кору, затем вниз по спинному мозгу к моторным нервам. Эти импульсы могут вызвать сокращение мышц, чтобы убрать руку с того, что вызывает боль.
Однако несколько наблюдений заставляют ученых думать, что мозг может влиять на восприятие боли.
- Боль от пореза на руке со временем утихает или уменьшается до более низкой интенсивности.
- Если вы сознательно отвлекаетесь, вы не думаете о боли, и она вас меньше беспокоит.
- Люди, получавшие плацебо для снятия боли, часто сообщают, что боль прекращается или уменьшается.
Эти нисходящие пути берут начало в соматосенсорной коре (которая связана с таламусом) и гипоталамусе. Таламические нейроны спускаются в средний мозг. Там они синапсы на восходящих путях в продолговатом и спинном мозге и подавляют восходящие нервные сигналы. Это вызывает обезболивание (обезболивание). Отчасти это облегчение достигается за счет стимуляции естественных обезболивающих нейромедиаторов опиатов, называемых эндорфинами, динорфинами и энкефалинами.
Болевые сигналы могут активировать пути вегетативной нервной системы, когда они проходят через мозговой слой, вызывая учащение пульса и артериального давления, учащенное дыхание и потоотделение. Степень этих реакций зависит от интенсивности боли, и они могут подавляться мозговыми центрами в коре различными нисходящими путями.
Поскольку восходящие болевые пути проходят через спинной и продолговатый мозг, они также могут быть вызваны невропатической болью - повреждением периферических нервов, спинного мозга или самого мозга. Однако степень повреждения может ограничивать реакцию нисходящих путей мозга.
Влияние нисходящих путей также может быть причиной психогенной боли (восприятие боли без очевидной физической причины).
Мысли, эмоции и «схемы» могут влиять как на восходящие, так и на нисходящие болевые пути. Итак, на восприятие боли могут влиять несколько факторов, физиологических и психологических:
- Возраст. Цепи мозга обычно ухудшаются с возрастом, поэтому у пожилых людей болевой порог ниже, и у них больше проблем с болью.
- Пол - Исследования показывают, что женщины более чувствительны к боли, чем мужчины. Это может быть связано с генетическими особенностями, связанными с полом, и гормональными изменениями, которые могут изменить систему восприятия боли. Могут действовать и психосоциальные факторы - мужчины не должны показывать и не сообщать о своей боли.
- Усталость - мы часто испытываем сильную боль, когда наше тело испытывает стресс из-за недостатка сна.
- Память - то, как мы испытывали боль в прошлом, может влиять на нейронные реакции (память исходит из лимбической системы).
Врачи и нейробиологи обычно классифицируют боль следующим образом:
- Острая боль вызвана травмой тела. Он предупреждает о потенциальном повреждении, требующем действий со стороны мозга, и он может развиваться медленно или быстро. Это может длиться от нескольких минут до шести месяцев и проходит, когда травма заживает.
- Хроническая боль сохраняется долгое время после заживления травмы (а в некоторых случаях возникает даже при отсутствии травмы). Хроническая боль не предупреждает организм о необходимости реагирования и обычно длится более шести месяцев.
- Раковая (или злокачественная) боль связана со злокачественными опухолями. Опухоли проникают в здоровые ткани и оказывают давление на нервы или кровеносные сосуды, вызывая боль. Боль при раке также может быть связана с инвазивными процедурами или лечением. Некоторые врачи классифицируют боль при раке как хроническую.
Теория управления воротами боли

Чтобы объяснить, почему мысли и эмоции влияют на восприятие боли, Рональд Мелзак и Патрик Уолл предположили, что в спинном роге спинного мозга существует запирающий механизм. Маленькие нервные волокна (болевые рецепторы) и большие нервные волокна («нормальные» рецепторы) синапсы на проекционных клетках (P), которые поднимаются по спиноталамическому тракту к мозгу, и тормозящие интернейроны (I) в спинном роге.
Взаимодействие между этими связями определяет, когда болезненные стимулы попадают в мозг:
- Когда входной сигнал не поступает, тормозящий нейрон не позволяет проекционному нейрону посылать сигналы в мозг (ворота закрыты).
- Нормальный соматосенсорный ввод происходит при большей стимуляции крупными волокнами (или только при стимуляции крупными волокнами). И тормозящий нейрон, и проекционный нейрон стимулируются, но тормозящий нейрон не позволяет проекционному нейрону посылать сигналы в мозг (ворота закрыты).
- Ноцицепция (болевой прием) происходит, когда больше стимуляции мелкими волокнами или только стимуляция мелких волокон. Это деактивирует тормозящий нейрон, и проекционный нейрон посылает сигналы в мозг, информируя его о боли (ворота открыты).
Эта теория не говорит нам всего о восприятии боли, но кое-что объясняет. Если вы потрете или встряхнете руку после удара пальцем, вы стимулируете нормальный соматосенсорный ввод нейронов проектора. Это закрывает ворота и снижает ощущение боли.
Врожденная анальгезия
Врожденная анальгезия - это редкое генетическое заболевание, при котором человек не может чувствовать боль. Вы можете подумать, что это звучит хорошо, но на самом деле это опасное для жизни состояние. Боль служит предупреждением об опасности травм, поэтому люди, которые не чувствуют ее, могут серьезно пострадать от вещей, на которые большинство из нас быстро отреагирует. Например, Рональд Мелзак и Патрик Уолл описывают девушку, которая получила ожоги колен третьей степени, забравшись на горячую батарею. Для нее не было сигнала остановиться. Исследователи пытаются воспроизвести это состояние, генетически изменяя мышей, чтобы они могли изучить генетический вклад в восприятие боли.
Контроль над болью

Иглоукалывание может облегчить боль.
Врачи лечат боль множеством способов. Лечение боли может включать в себя лекарства, хирургическое вмешательство, альтернативные процедуры (такие как гипноз, иглоукалывание, массаж и биологическая обратная связь) или комбинации этих подходов.
Разные виды обезболивающих действуют на разные участки болевых путей. Тип лекарства зависит от источника боли, уровня дискомфорта и возможных побочных эффектов.
- Неопиоидные анальгетики, такие как аспирин, ацетаминофен (тайленол), ибупрофен (адвил) и напроксен (алив), действуют на место боли. Поврежденная ткань выделяет ферменты, которые стимулируют местные болевые рецепторы. Неопиоидные анальгетики влияют на ферменты и уменьшают воспаление и боль. Они могут оказывать негативное воздействие на печень и почки, а также вызывать дискомфорт в желудочно-кишечном тракте и кровотечение при длительном применении.
- Опиоидные анальгетики действуют на синаптическую передачу в различных частях центральной нервной системы, связываясь с естественными опиоидными рецепторами. Они подавляют восходящие пути восприятия боли и активируют нисходящие пути. Для облегчения боли используются опиоидные анальгетики - к ним относятся морфин, мерипидин (Демерол), пропоксифен (Дарвон), фентанил, оксикодон (оксиконтин) и кодеин. Их можно легко передозировать и вызвать привыкание.
- Адъювантные анальгетики (коанальгетики) в основном используются для лечения некоторых других состояний, но они также снимают боль. Эти соединения полезны при лечении невропатической боли (хронической боли, возникающей в результате повреждения центральной нервной системы). Они включают следующее:
- Противоэпилептические препараты снижают возбудимость мембран и проводимость потенциала действия в нейронах центральной нервной системы. Трициклические антидепрессанты влияют на синаптическую передачу серотонина и норэпинефрина в нейронах центральной нервной системы, тем самым влияя на пути модуляции боли. Анестетики блокируют передачу потенциала действия, воздействуя на натриевые и калиевые каналы в мембранах нервных клеток. Примеры включают лидокаин, новокаин и бензокаин.
Хирургия
В крайних случаях хирургу, возможно, придется перерезать болевые пути, изменив участки мозга, связанные с восприятием боли, или выполнив ризотомию (которая разрушает части периферических нервов) или хордотомию (разрушает восходящие пути в спинном мозге). Эти операции обычно являются последним средством.Хирургические вмешательства могут быть направлены на искоренение источника боли. Например, многие люди страдают от болей в спине из-за грыжи межпозвонковых дисков. Воспаленный диск может сдавливать нерв и вызывать невропатическую боль. Если пациент не реагирует на лекарства, хирург может попытаться удалить хотя бы часть диска и уменьшить давление на нерв.
Альтернативная терапия
Эти подходы не связаны с лекарствами или хирургическим вмешательством.- Хиропрактика манипулирует суставами, чтобы уменьшить сдавление нервов.
- Массаж стимулирует кровь поток, снимает мышечные спазмы и повышение соматосенсорной информации, которая может облегчить боль через теорию управления ворот (см предыдущей страницы).
- Горячие аппликации увеличивают кровоток, а холодные снимают воспаление, которое усиливает боль.
- Стимуляция кожи маленькими электродами может закрыть врата боли.
- Иглоукалывание может стимулировать нервные клетки и высвобождать эндорфины. Повышенная стимуляция также может закрыть ворота к боли.
- Методы психического контроля основаны на способности разума и эмоций контролировать и облегчать боль через нисходящие нервные пути. К ним относятся техники релаксации, гипноз, биологическая обратная связь и методы отвлечения внимания.
Оценка боли
Абсолютного измерения степени боли не существует. Как мы говорили в начале, боль субъективна. Цифровые оценочные шкалы просят пациентов оценить интенсивность своей боли по шкале от нуля (отсутствие боли) до 10 (невообразимая боль). Врачи часто используют весы с картинками с детьми - они показывают лица с разной степенью выраженности боли. При оценке врачи также учитывают болевые ощущения пациента.

